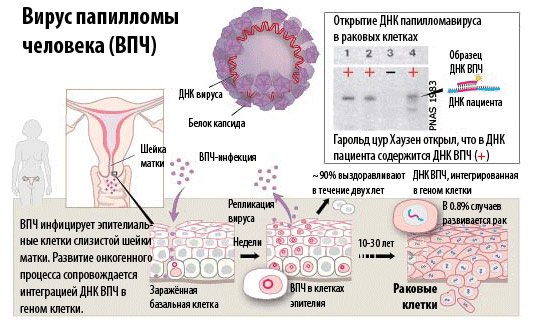
Вирус папилломы человека (ВПЧ, HPV) — мельчайший микроорганизм, паразитирующий на коже и слизистых оболочках людей. Заболевание, которое вызывает данный возбудитель, называют папилломавирусной инфекцией. Если человек заражен этим микроорганизмом, то это вовсе не означает, что у него обязательно разовьется болезнь с клиническими проявлениями. Большое количество людей не знает, что они инфицированы, поскольку патологическое состояние не дает никаких признаков. В этом особенность многих вирусных заболеваний: болезнь протекает скрыто. Это значительно «облегчает жизнь» вирусу и создает проблемы людям: заразиться микроорганизмом можно от внешне здорового человека.
Доказано, что ВПЧ удаляется из организма под влиянием собственного иммунитета через 12-24 месяца после заражения, даже если не лечить болезнь. У переболевшего пациента вырабатывается стойкий иммунитет к тому типу возбудителя, которым он был заражен.
Возбудитель заболевания
Папилломавирус —микроскопическая форма жизни, обитающая только внутри клеток тела. Его микробные тельца содержат в качестве генетического материала ДНК. Излюбленным местом поражения для этого возбудителя являются клетки кожных покровов и слизистых оболочек.
Медицинская наука открыла больше девяти десятков разновидностей микроорганизма. Разбивают на группы их по-разному, однако практически интерес представляет следующая классификация.
Типы ВПЧ:
- Неонкогенные. Они вызывают образование бородавок, например, подошвенных (ВПЧ 1, 2, 4, 10).
- Слабоонкогенные. Способствуют возникновению кондилом на слизистых различных локализаций (ВПЧ 6, 11, 30).
- Высокоонкогенные, при заражении ими развиваются диспластические изменения и раковые поражения кожи и слизистых (ВПЧ 16, 18, 30, 39, 45, 51, 56, 68). Особенно опасными на данный момент признаны 16-й и 18-й подтипы.
Что такое папиллома?
Это вид опухоли, которая развивается из плоского эпителия и выпячивается над поверхностью кожи в виде сосочка. Их можно обнаружить на коже, слизистой оболочке полости рта, носа, придаточных пазух носа, глотки, на голосовых связках, в мочевом пузыре и на половых органах. Папиллома выглядит как нарост, величиной до 1-2 см в виде плотной или мягкой опухоли на ножке, поверхность ее неровная, напоминает цветную капусту. Папиллома кожи может иметь разный окрас – отличают цвет от белой до грязно-коричневой, если она обнаруживается на коже лица и шеи, то это вызывает косметический дефект. Есть и другие места появления, например если папиллома возникает на слизистой оболочки гортани это может привести к нарушению голоса или дыхания.
Как передается папилломавирусная инфекция?
В трансмиссии ее не участвуют ни иные биологические виды теплокровных животных, кроме человека, ни прочие организмы (насекомые, гельминты и пр.). Передача микроба происходит напрямую: люди заражаются друг от друга чаще всего при прямом контакте. Менее распространен путь инфицирования через загрязненные микробом предметы. Как и любой вирус, он плохо приспособлен к выживанию вне клеток-хозяев, однако, находясь в свежих выделениях, может сохраниться некоторое время.
Основные пути распространения:
- Половой. При любых видах незащищенных половых контактов при соприкосновении кожных покровов и слизистых. Необязательно при этом у страдающего папилломавирусной инфекцией должны быть видимые наросты. Возможно поражение без образования значительных разрастаний, такой «носитель вируса» потенциально опасен для окружающих.
- Бытовой. Микроорганизм может некоторое время выживать во влажной среде. Потому инфицироваться им можно в общественных местах с повышенной влажностью: бассейнах, банях, саунах. Также есть вероятность передачи возбудителя через нестерильные инструменты при медманипуляциях.
- Вертикальный. Так называют способ распространения инфекции от матери новорожденному ребенку, это может происходить во время беременности — перемещение микробов через плаценту, родов — контактно или в период кормления грудью — через молоко. В случае с ВПЧ малыш заражается во время прохождения по родовым путям.
- Не исключается гематогенный путь передачи.
Факторы, способствующие передаче микроорганизма
Риск инфицирования довольно высок у людей:
- Ведущих беспорядочную половую жизнь;
- Не использующих средства индивидуальной защиты;
- Плохо соблюдающих гигиену наружных половых органов.
Заражение ВПЧ при контакте с возбудителем происходит не всегда и зависит от некоторых факторов, в том числе, состояния общего и локального иммунитета. Особенностью данного недуга является то, что выраженность признаков его варьирует в зависимости от состояния иммунной системы пациента. В соответствии с этим количество и выраженность разрастаний на теле могут увеличиваться или уменьшаться в различные периоды жизни человека, пораженного этим инфекционным агентом.
кожные проявления ПВИ – папилломы и кондиломы
Заразиться восприимчивый организм может как одним, так и несколькими типами вирусов одновременно.
Способствуют инфицированию, усугубляют течение патологического процесса, увеличивают выраженность проявлений:
- Стрессовые ситуации;
- Курение;
- Прием наркотических препаратов;
- Злоупотребление спиртными напитками;
- Сопутствующие заболевания почек, печени, пищеварительного тракта, сердца и сосудов, мочеполовой системы, в том числе иные болезни, передающиеся половым путем;
- Постоянный прием некоторых лекарственных средств (глюкокортикоидов, иммунодепрессантов, цитостатиков). Их назначают пациентам, страдающим тяжелыми аллергическими болезнями, опухолевыми патологиями, ревматическими недугами.
Симптомы папилломавируса
Характеризуется папилломатозными образованиями на коже и наружных слизистых оболочках. Вирус папилломы принимает участие даже в образовании мозолей на ногах. Папилломавирус в течение жизни человека проявляет себя по-разному. Сначала эти бородавки обыкновенные, юношеские бородавки, кондиломы.
Вслед за обыкновенной бородавкой на коже, слизистых оболочках появляются обычно папилломы на тонкой ножке. Чаще всего они возникают под мышками, на шее, на веках. Папилломы, родинки и любые другие новообразования кожи необходимо удалять профилактически, не дожидаясь их перерождения в заболевание.
Вирус заражает самый нижний глубокий слой кожи или слизистой оболочки, происходит усиленное размножение клеток этого слоя, что и приводит к образованию разрастаний. Сам вирус в глубоких слоях не размножается, его интенсивное размножение происходит в поверхностных слоях — в чешуйчатых клетках, которые по мере оттеснения к поверхности перестают делиться и становятся более пригодными для размножения вируса.
Остроконечные кондилломы (Сondylomata acuminata). Вызываются папилломавирусом (HPV 6,11) типа. Наиболее частое проявление папилломавирусной инфекции человека. Путь передачи преимущественно половой.
Локализация у мужчин — крайняя плоть, венечная борозда головки полового члена, у женщин — преддверие влагалища, малые и большие половые губы, область заднего прохода.
Как ставится диагноз?
Скрытый период (инкубационный) — время от заражения до появления клинических признаков — может длиться до нескольких лет. Это делает невозможным выявление источника заразы у большинства пациентов, поскольку они забывают случайных партнеров и/или о посещении мест общественного пользования.
Диагностика любой патологии складывается из оценки жалоб человека, клинического его состояния, результатов лабораторных и данных инструментальных методов исследования.
Каким образом инфекция ВПЧ приводит к развитию рака шейки матки
Несмотря на то, что большинство ВПЧ-инфекций исчезают сами по себе, а предраковые поражения в большинстве случаев самопроизвольно излечиваются, все женщины подвержены риску перехода инфекции в хроническую форму и прогрессирования предраковых поражений в инвазивный рак шейки матки.
У женщин с нормальным иммунитетом рак шейки матки может развиваться в течение 15-20 лет. Однако при нарушениях иммунной системы, например у женщин с нелеченой ВИЧ-инфекцией, этот процесс может занять всего 5–10 лет.
На что жалуются пациенты, пораженные вирусом?
Признаков заболевания может и вовсе не быть, при этом иммунитет человека довольно силен и успешно сдерживает вирус в «спящем» состоянии. Обнаружить инфекцию в таком случае можно только при выполнении анализов и выявлении ДНК микроорганизма.
У пациента могут присутствовать характерные образования, но никак его не беспокоить, тогда о том, что он болен папилломавирусной инфекцией, человек узнает на диспансерном приеме у доктора.
На клиническом осмотре врач может выявить следующие проявления болезни:
а) Образования на коже и слизистых
типичные папилломы
Кондиломы — имеют «ножки» и склонность к слиянию, внешне лучше всего характеризуются определением «разрастания, смахивающие на цветную капусту», при этом поверхность у них шершавая. Чаще всего они расположены на наружных половых органах, вокруг анального отверстия.
Папилломы — новообразования, имеющие сосочковую форму, размером до 20 мм, нередко они сливаются. Цвет их розоватый или телесный, также имеется «ножка». Излюбленное местоположение: пах, шея, лицо, подмышечные впадины.
Бородавки — бывают вариативных цветов, образуются обычно на поверхностях, которые часто травмируются, подвержены трению, мацерации (подошвы, локти, шея).
Все виды образований легко подвергаются травматизации, кровоточат.
б) Протекание без типичных образований
Видимых разрастаний нет, однако прикосновения к пораженным слизистым неприятны, даже болезненны. Пациент может отмечать выделения из половых органов. Особенно выражено чувство жжения, пощипывания, сухости при половом контакте, если поражены слизистые оболочки оных.
в) Оральная локализация
При локализации микроскопического паразита в клетках верхних дыхательных путей это проявляется нарушениями голосовой функции гортани, в результате чего меняется тембр голоса, люди жалуются на трудности с глотанием.
г) Дисплазия и рак шейки матки
Первое заболевание — это перерождение покровного эпителия органа, так называемое предраковое состояние. Второе — собственно злокачественная опухоль. ВПЧ воздействует на ДНК человеческих клеток, в которых обитает, вызывая их повреждение и малигнизацию. Поэтому его относят к онкогенным вирусам. Есть типы папилломатозного вируса, условно относящиеся к неонкогенным, однако сбрасывать их со счетов и считать безобидными все же не стоит.
Симптомы этих состояний:
- Выделения слизистого, кровянистого характера;
- Неприятные ощущения внизу живота, дискомфорт, боли как при половом контакте, так и в покое;
- Ощущение жжения, зуда, сухости слизистой влагалища;
- Расстройства половой функции – отсутствие менструаций, болезненные месячные, исчезновение овуляций и, как следствие, проблемы с зачатием.
д) Рак наружных половых органов и анального прохода
Встречается редко, но сбрасывать его со счетов не стоит, бывает одинаково часто у мужчин и женщин. Проявляется наличием опухоли в этих местах, кровоточивостью, болезненностью при половых актах и/или испражнении.
Клиника женского здоровья
Папилломавирусная инфекция (ПВИ) занимает особое место среди заболеваний, передаваемых половым путем. Это объясняется высокой заразностью вирусов папилломы человека (ВПЧ), их широкой распространенностью, а также доказанной способностью вызывать рак. Этот вирус является основной причиной развития рака шейки матки, вульвы, влагалища, рака аногенитальной области, а также рака полового члена. Этот вирус также причастен к развитию папилломатоза гортани у детей и самопроизвольному прерыванию беременности.
ВПЧ относится к ДНК-содержащим вирусам. Он поражает кожу и слизистые оболочки и способен длительное время находиться в эпителии половых путей, что обусловливает высокую частоту рецидивирования инфекции. В настоящее время выявлено более 140 типов вируса папилломы, каждый из которых обладает определенными свойствами. Наиболее онкогенными принято считать вирусы типов 16 и 18, которые часто выявляют при злокачественных поражениях шейки матки.
Папилломавирусная инфекция (ПВИ) гениталий относится к инфекциям, передаваемым половым путем. Через 3 года после начала половой жизни более 70% молодых женщин заражаются ВПЧ. Однако уже через 1 год ВПЧ выявляется только у 30% женщин, а через 2 года – всего лишь у 9%. Длительное нахождения ВПЧ в организме (персистенция) приводит к неблагоприятным последствиям, таким как развитие предрака и рака.
С чем же это связано, что у одних женщин ВПЧ остается и вызывает развитие предрака и рака, а у других – полностью элиминируется?
Оказывается, что решающим фактором является состояние иммунной системы. Если иммунитет снижен, у ВПЧ есть все шансы встроиться в ДНК клетки и привести к серьезным изменениям шейки матки. Напротив, при восстановлении нарушенных механизмов – обратное развитие может произойти на любом этапе канцерогенеза.
В развитии ПВИ можно выделить два этапа:
— продуктивный (субклинический) – в это время происходит активное размножение вируса и увеличение числа его копий. Появляются изменения в цитологии – изменяется состояние отдельных клеток эпителия, определяются койлоциты.
— далее идет стадия клинических проявлений – ВПЧ уже встраивается в ДНК клетки. Начинает видоизменяться эпителий, что проявляется дисплазией с последующим развитием в рак.
Факторы риска развития ВПЧ-инфекции
— сексуальная активность (раннее начало половой жизни, большое количество партнеров, частые половые контакты);
— наличие партнеров, имевших контакты с женщиной, болеющей раком шейки матки и аногенитальными кондиломами;
-наличие других ИППП (хламидиоз, гонорея, трихомониаз, сифилис, вирус простого герпеса);
— молодой возраст;
— курение, алкоголь;
— неоднократные аборты;
— беременность;
— эндометриоз;
— эндогенные факторы (авитаминоз, изменение иммунного статуса).
Клинические проявления папилломавирусной инфекции
Инкубационный период точно определить сложно: по разным данным – он составляет от 1 до 8 месяцев.
У большинства пациенток инфекция транзиторная и выведение вируса из организма происходит самостоятельно, без последствий. Длительная персистенция ВПЧ инфекции может иметь неблагоприятные последствия.
— экзофитная форма ПВИ известна с давних пор и представлена остроконечными кондиломами, являющимися наиболее характерным проявлением ПВИ. С течением времени взгляды на природу остроконечных кондилом подверглись значительной эволюции. Среди причинных факторов даже фигурировали такие заболевания, как трихомониаз, сифилис, гонорея, кандидоз, прием антибиотиков и сульфаниламидов.
Остроконечные кондиломы представляют собой образования на поверхности кожи и слизистых на тонкой ножке, реже — на широком основании в виде одиночного узелка, либо в форме множественных выростов, напоминающих цветную капусту или петушиные гребни.
Локализация генитальных кондилом может быть различной. В первую очередь это малые половые губы, влагалище, шейка матки, устье уретры, клитор, область ануса, а также прилегающие кожные покровы. Инкубационный период колеблется от 1 до 12 мес, составляя в среднем 3 мес. Остроконечные кондиломы, в том числе и аногенитальной области, традиционно успешно лечат дерматологи либо онкологи.
Исследования последних десятилетий свидетельствуют о том, что остроконечные кондиломы представляют собой лишь часть возможного спектра проявлений ВПЧ-инфекции. У 85% пациенток с типичными кондиломами наружных половых органов при обследовании выявляются дополнительные очаги ВПЧ-инфекции влагалища и шейки матки, а из них — почти у каждой четвертой – предраковые изменения.
— эндофитные кондиломы или плоские кондиломы. Они обычно располагаются в толще эпителия и практически не видны невооруженным глазом. Такие изменения может увидеть только специалист при кольпоскопии. Озлокачествление плоских кондилом развивается у 4 — 10% женщин в течение 2 лет, тогда как озлокачествление обычной кондиломы наблюдается в течение 5 лет.
Таким образом, все пациенки, страдающие остроконечными кондиломами аногенитальной области, должны проходить кольпоскопический и цитологический скрининг.
— Дисплазия (предрак) и рак шейки матки, вульвы, влагалища. В развитии дисплазии выделяют несколько степеней – легкая, средняя, тяжелая. Иногда можно выявить поражения всех степеней, тогда диагноз ставится по самой тяжелой степени. Важно сказать следующее – при дисплазии шейки матки легкой степени регресс наблюдается в 57 %, прогресс – в 11%, а развитие инвазивного рака происходит только в 1% случаев. В тоже время при выявлении дисплазии тяжелой степени переход в рак происходит уже в 12 % случаев. Поэтому так важна своевременная диагностика и лечения изменений на шейке матки.
Для диагностики ПВИ применяют различные методы, основные из них:
— визуальный метод (выявление кондилом, папиллом и др. при осмотре);
— ПЦР или Digene-тест (выявляет ДНК возбудителя и определяет вирусную нагрузку);
-цитологический метод – это скрининг рака шейки матки — проводится ежегодно всем женщинам, живущим половой жизнью.
— расширенная кольпоскопия (осмотр шейки матки, вульвы, влагалища под увеличением с проведением специальных тестов, которые помогают выявить специфические изменения);
— при обнаружении измененных участков на шейке матке, вульве, влагалище проводится – биопсия — отщипывается кусочек и отправляется на гистологическое исследование, где врач — лаборант ставит заключительный диагноз;
Лечение:
ПВИ относится к инфекциям, передаваемым половым путем. Поэтому необходимо обследовать и лечить обоих партнеров, а на период терапии и в течение 6 мес после нее целесообразно рекомендовать барьерную контрацепцию с помощью презерватива.
Лечение папилломовтрусной инфекции проводится, учитывая вирусную нагрузку, локализацию, характер процесса (наличие или отсутствие дисплазии) и с учетом сопутствующих заболеваний. При наличии других ИППП следует провести лечение с учетом выявленного возбудителя, а при нарушении микробиоценоза влагалища должна быть осуществлена его коррекция.
Все виды лечения должны быть направлены на удаление измененного эпителия. Для этих целей используются различные виды химических коагулянтов, физиохирургических методов, таких как крио-, электро- и лазеротерапия, а также хирургическое иссечение.
Однако даже при наличии такого большого выбора методов терапии частота рецидивов ПВИ остается высокой. Поэтому не вызывает сомнения необходимость проведения комплексного лечения, включающие системные иммуномодуляторы (панавир, гроприносин, аллокин-альфа и др.). Указанные препараты назначаются только специалистом с учетов показаний и противопоказаний. Не следует использовать данные препараты для самостоятельного лечение.
Кондиломы во время беременности
Во время беременности часто наблюдается значительное увеличение кондилом, которые после родов нередко претерпевают обратное развитие. Образования больших размеров могут служить причиной обструктивных и геморрагических осложнений во время родов, а также увеличивать риск инфицирования плода с развитием в последующем папилломатоза гортани и других органов. Учитывая вышесказанное, целесообразно проведение активного лечения ПВИ у беременных женщин. При этом преимущество отдается криотерапии, солкодерму и трихлоруксусной кислоте. Возможно использование лазеротерапии, электрохирургии и хирургического методов. Лечение целесообразно проводить в ранние сроки беременности. Необходимо помнить, что многие противовирусные препараты противопоказаны во время беременности.
Вопрос о необходимости родоразрешения путем кесарева сечения решается индивидуально. Это связано с тем, что проведение операции не предотвращает инфицирования плода, о чем свидетельствуют случаи развития папилломатоза гортани у детей, рожденных путем кесарева сечения.
В заключение, важно сказать следующее: ВПЧ – это не приговор, это время активных действия и пристального наблюдения. От внедрения папилломовирусов до развития рака шейки матки проходят года и десятилетия. Не зря говорят, что развившийся рак шейки матки – это время упущенных возможностей, то есть на стадии предрака есть возможность сохранить орган, а также менструальную, репродуктивную функцию и самое главное, жизнь пациентке.
Специфика заболевания в зависимости от пола
Особенности течения инфекции у пациентов разных полов и возрастов обычно проявляются преимущественной частотой поражения тех или иных органов.
У мужчин
Неприятные разрастания обнаруживаются вокруг ануса, на половом члене (уздечке крайней плоти и головке, в борозде вокруг последней).
У женщин
Новообразования находят на наружных половых органах (половых губах, клиторе, коже промежности), в области отверстия уретры. Вторая по частоте локализация — на стенках влагалища и шейке матки.
на фото: генитальные проявления ВПИ у мужчин и женщин
У детей
Болезнь проявляется характерными разрастаниями. Классифицируется на формы в зависимости от расположения поражений:
- Аногенитальная;
- Ларинготрахеальная.
Почему появляются заболевания шейки матки
Шейка матки очень хорошо поддается визуальному осмотру. И если проводить его своевременно, то появление раковых заболеваний человека у женщин вполне можно предотвратить.
Причины патологии шейки матки:
- Травмы. Зачастую они возникают в результате неудачно проведенного аборта или же после родов.
- Инфекционное поражение матки. Виновники таких болезней — кокки, микоплазмы, трихомонады и другие возбудители инфекционных патологий.
- Вирус папилломы шейки матки — наиболее частая причина ракового заболевания. Доказано, что он при благоприятных условиях может перерождаться в опухоль. Подтверждено и то, что вирус папилломы человека на шейке матки может перерождаться в рак только если ткани дополнительно поражаются вирусами герпеса и другими инфекциями.
- Нарушения гормонального равновесия. Заболевания шейки матки активизируются в случае недостатка в организме женщин прогестерона.
- Местное нарушение иммунитета. Как правило, речь идет о снижении уровня защиты в области женских половых органов. Такое нарушение является важнейшей причиной развития предраковых состояний.
Беременность и папилломавирусная инфекция
При беременности иммунная защита организма закономерно ослабевает. Это означает, что в таком состоянии риск заражения любой инфекцией для женщины возрастает. Если будущая мама инфицировалась некоторое время назад и признаков болезни у нее не было, высока вероятность первичного проявления патологии именно в период вынашивания малыша по той же самой причине — из-за ослабления иммунитета.
Вирус передается ребенку во время прохождения его по родовому каналу, поэтому опасность для малыша представляют виды ВПЧ, которые провоцируют образование разрастаний в области половых органов и заднего прохода. Путь заражения в данном случае контактный.
Выявление папилломавирусной инфекции у женщины до беременности требует завершения терапии оной до зачатия. Препараты, применяемые для лечения, токсичны для плода. Обнаружения папилломатоза у беременной дамы также требует его терапии. При этом последнюю начинают не ранее 28-й недели от момента зачатия. После этого срока ребенок только растет, а формирование тканей и органов уже закончено и лекарственные средства уже не столь опасны.
Опасность для самой беременной может возникать во время родов, если наросты обширные и расположены на половых органах. Тогда имеется вероятность травмирования их, кровотечения и угрозы жизни будущей мамы. Окончательное решение принимает лечащий доктор в таких ситуациях: нередко требуется плановое кесарево сечение.
Папилломавирус и беременность
К счастью, вирус не способен пагубно сказаться на протекании беременности или здоровье будущего ребенка, хотя беременность сама по себе может спровоцировать его активное развитие.
В период беременности болезнь не лечится, поскольку в это время противопоказан прием практически всех противовирусных препаратов. Показанием для кесарева сечения она также не является.
Имеющиеся на органах женщины образования с наступлением беременности могут резко начать расти, сопровождаясь обильными влагалищными выделениями, обеспечивающими вирусу благоприятное развитие и размножение. Ребенок может заразиться при родах, хотя подобные случаи встречаются нечасто.
Что покажет диагностика?
Классические анализы (кровь, моча)
Их выполняют обязательно, хотя специфических только для этого заболевания изменений в них не будет. Однако их проведения требуется врачам для того, чтобы выявить сопутствующие болезни, возможные осложнения папилломатоза.
При всех вирусных инфекциях изменения в картине крови отличаются от таковых при бактериальных недугах. При папилломатозе общий анализ крови не покажет увеличения содержания лейкоцитов, зато может быть небольшое повышение количества лимфоцитов и моноцитов. Возможно снижение уровня нейтрофилов в лейкоцитарной формуле.
Анализ мочи при этой болезни не изменяется.
Дополнительные анализы
Для того чтобы быть уверенным в своем диагнозе при подозрении на эту патологию, доктор назначает «анализ на ВПЧ». При этом подразумевается исследование биологического материала (выделений) для обнаружения ДНК вируса. Метод специфичен, точен, позволяет определить тип возбудителя. Однако обнаружение ДНК микроскопического паразита еще не говорит о том, что человек болен папилломавирусной инфекцией. Для того чтобы поставить такой диагноз, необходимо наличие всех критериев:
- Найдено ДНК ВПЧ в выделениях.
- Имеются жалобы пациента, клинические проявления болезни.
- В клетках шейки матки, мазка со слизистой влагалища, стенки уретры найдены патологические изменения, соответствующие таковым при инфекции.
При отсутствии двух последних признаков говорят о «транзиторной вирусной инфекции».
Инструментальные исследования
Подозревая инфицирование ВПЧ, доктор назначает в дополнение к обычному осмотру узкого специалиста:
- Кольпоскопию (инструментальный осмотр влагалища и шейки матки);
- Уретроскопию (изучение состояния уретры изнутри);
Обнаружив при кольпоскопии области слизистой оболочки, которые отличаются от прочих, медики выполняют специальное исследование: смачивание тканей раствором уксусной кислоты и йода. У пораженного ВПЧ пациента будет характерная «мозаичность» слизистых оболочек. Также выполняются:
- Мазок со слизистых с цитологией;
- Отщипывание кусочка ткани (биопсия) с гистологией.
Выполнение двух последних исследований требует микроскопирования. Таким же образом изучают патологические ткани, удаленные во время оперативного вмешательства.
Видео: мнение врача о ВПЧ
Как диагностируют болезни шейки матки
Диагностика таких заболеваний особенно важна для лиц, находящихся в группе риска. Это люди, рано начавшие половую жизнь и те, кто часто меняет половых партнеров.
Наиболее эффективные и информативные диагностические процедуры для определения патологий матки:
- ПАП-тест — простое и безболезненное обследование, дающее врачу ценную информацию о состоянии половых органов пациентки. Рекомендуется выполнять такую диагностику раз в год, чтобы своевременно выявить маточный патологический процесс.
- Кольпоскопия — еще одно эффективное обследование слизистой с помощью кольпоскопа. Для исследования состояния половых органов используют раствор Люголя и уксусную кислоту. Несмотря на использование таких препаратов, кольпоскопия безболезненная и безвредная.
При биопсии врач может взять на анализ фрагмент ткани матки. По результатам цитологического или бактериологического обследования назначается необходимый вид терапии. При проведении биопсии болевые ощущения, как правило, минимальны.
Терапия папилломавирусной инфекции
Специфических препаратов для борьбы с ней нет, тем не менее, вылечить пациента можно. Существует несколько терапевтических и хирургических методов для лечения недуга.
Консервативные (безоперативные) методы
Введение лекарственных средств в виде растворов внутрикожно или нанесение их наружно в форме мазей, гелей на разрастания. Также существуют лекарства для применения в виде анальных/вагинальных свечей. Применяют цитостатические препараты, медикаменты общего антивирусного и стимулирующего регенерацию действия:
- Панавир.
- Эпиген.
- Салициловую кислоту.
- Блеомицин.
Препараты довольно токсичны, и их использование у беременных женщин, кормящих грудью мам и маленьких детей запрещено.
Параллельно борются с вторичной инфекцией бактериального, хламидиозного, вирусного характера, если таковая имеется. Для этого необходимы специфические лекарства.
Всегда полезно назначение поливитаминных комплексов, адаптогенных средств.
Хирургическое лечение
Пытаться удалять разрастания — кондиломы, папилломы и бородавки — самостоятельно не стоит. Можно поспособствовать распространению вируса с патологически измененной кожи на нормальную. Помимо этого возможно занесение в рану вторичной бактериальной инфекции, то есть нагноение.
Для удаления новообразований применяют различные методы:
Оперативный классический
Традиционная резекция измененных тканей хирургическим скальпелем. Способ не требует слишком сложного специального оборудования, подготовки персонала, особенных условий в госпитале. Этим обуславливается его дешевизна. Однако после удаления остаются рубцы. Сейчас придумано, производится и широко применяется специальное оборудование, которое позволяет использовать радиочастотные режущие инструменты. Они меньше травмируют здоровые ткани.
Коагулирование
Криодеструкция
Уничтожение наростов жидким азотом.
Фотодинамический метод
При этом происходит разрушение только патологических клеток в результате точечного воздействия света на них, При этом в область поражения предварительно введено сенсибилизирующее вещество. Оно накапливается только в зараженных вирусом клетках. Этот метод, сохраняющий анатомическую структуру неповрежденных тканей, противопоказан при острых воспалительных болезнях органов половой сферы, беременности.
Ни один из способов терапии не гарантирует полного излечения и не убережет от рецидивов. Причина проста — с вызывающим болезнь фактором медицинская наука и практика бороться не научились, терапия пока симптоматическая.
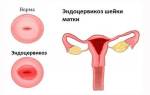
Вирусное поражение шейки матки что это такое
Дисплазия шейки матки — это патологические структурные изменения влагалищной части эпителиального слоя шейки матки. В основе процессов при дисплазии шейки матки лежат нетипичные для этой локализации процессы пролиферации разрастания и структурной перестройки метаплазии эпителиальных клеток, а также нарушение нормальных процессов отторжения и созревания. Атипический характер изменений в эпителии при дисплазии указывает на принадлежность этого заболевания к предраковым патологиям, что заслуживает самого пристального внимания со стороны всех специалистов. Дисплазия шейки матки иногда развивается на фоне эрозии, оба заболевания имеют некоторое сходство в методах диагностики и терапии, но говорить о тождестве этих патологий неверно. Эрозия является результатом травматического процесса в шейке матки и не влияет на его структуру.
Воспалительные процессы в женских половых органах и репродуктивной системе являются распространенным явлением.
Как избежать заражения вирусом?
Как бы банально это ни звучало, но пока единственным, простым, доступным абсолютно всем, универсальным способом предотвратить заболевание, передающееся при половых контактах, является использование презерватива. Стопроцентной уверенности оно не дает, поскольку не в состоянии изолировать все участки кожных покровов и слизистых, но существенно уменьшает риск заражения.
Поможет избежать инфицирования высокая культура половых отношений: наличие одного постоянного партнера, контроль здоровья половой сферы друг друга.
Не повредят общеукрепляющие и тонизирующие средства, принимаемые длительными курсами, и закаливающие мероприятия. Они всегда, кстати, для защиты от колоссального количества окружающих нас вирусных интервентов. Для этих же целей используют лекарственные препараты интерферонов.
Разработан специфический метод профилактики этого недуга: прививка от ВПЧ специальной вакциной, разработанной в США. Такой метод предотвращения заражения папилломавирусной инфекцией одобрен как способ избежать развития рака шейки матки, который ассоциирован с этим микроорганизмом, у женщин. В США и Европе плановая вакцинация проводится подросткам в 11-12 лет с двумя последующими ревакцинациями через 30 и 90 дней соответственно. Недостатком метода является высокая стоимость прививки. На данный момент в России одна вакцинация стоит примерно около 10 тыс. рублей. Однако в г. Москве она включена в календарь профпрививок и выполняется бесплатно. Одобрены для использования в РФ препараты «Гардасил» и «Церварикс». Применяются они как у девочек, так и у мальчиков.
Человеку со «скрытой» инфекцией ВПЧ, которая никак не проявляется, но диагностирована лабораторными методами, нужно беречь себя от стрессовых состояний, выявлять, лечить острые недуги, контролировать хронические болезни, снизить/исключить нагрузку на организм табаком, алкоголем. Все негативно влияющие на человека факторы играют роль в снижении иммунитета, а значит, «помогают» вирусу активизироваться.
Диагностика папилломавируса человека
Последние годы ознаменовались значительными успехами в диагностике и лечении папилломавирусной инфекции, а также создана профилактическая вакцина против вируса папилломы человека – Гардасил. Ведется разработка и других вакцинных препаратов. Это позволило систематизировать данные о папилломавирусе и ассоциированных с ним заболеваний и приблизиться к созданию единого алгоритма ведения ВПЧ-инфицированных пациентов, разработать тактику лечения. Изучены все пути заражения ВПЧ, определены многие механизмы патогенеза инфекционного процесса, морфологические изменения, состояние иммунной системы человека. Большое значение имеет соблюдение всех профилактических мероприятий с целью уменьшение числа заболеваний, вызванных папилломавирусом.
На данный момент все еще не существует единых правил диагностики и лечения пациентов с ПВИ. Поскольку проявления папилломавируса многообразны и охватывают различные локализации, то диагностикой занимаются врачи различных специальностей. В данном разделе мы остановимся на алгоритмах и метода диагностики ВПИ урогенитальной зоны.
Обследованию подлежат:
1. Сексуально активные мужчины и женщины любого возраста (особенно те, кто имеет несколько половых партнеров и рано начавшие половую жизнь). 2. Мужчины и женщины, у которых имеются симптомы других инфекционно-воспалительных процессов, таких как гонорея, хламидиоз, сифилис, ВИЧ – инфекция и т.д. 3. Мужчины и женщины, у которых достоверно доказаны наличие факторов риска ВПЧ-инфекции. 4. Мужчины и женщины, имеющие экзофитные образования в аногенитальной области и полости рта. 5. Женщины, имеющие патологию шейки матки любой этиологии. 6. Мужчины и женщины, проходящие планово обследование перед планированием беременности.
Диагностика ПВИ должна быть тщательной и многоступенчатой, при этом желательно отходить от рутинных методов обследования. В некоторых случаях диагностика заболеваний, вызванных папилломавирусом, сложностей не представляет. В ряде ситуаций обнаружение вируса является случайной находкой.
Методы обследования и диагностики папилломавируса делятся на следующие:
1. Визуальный осмотр очагов предполагаемого поражения. 2. Кольпоскопия и использование лупы. 3. Цитологическое исследование. 4. Молекулярно-биологические методы. 5. Гистологические методы.
Комплекс обследования на ПВИ должен включать в себя обязательное проведение тестов для диагностики сифилиса, ВИЧ и гепатитов. Также необходимы микроскопия мазков из уретры, влагалища и цервикального канала, ПЦР и бактериологические методы исследования других инфекций, передаваемых половым путем. Диагностика ПВИ не вызывает особых сложностей — папилломы выявляются в ходе стандартных осмотров у дерматолога или гинеколога. Для того чтобы убедиться в их вирусной природе, применяется ПЦР — специальный способ исследования, который позволяет выявить вирусные частицы в мазках со слизистой влагалища или шейки матки, соскобах. При обнаружении соответствующих симптомов вируса папилломы проводят прицельную биопсию. Диагностика требует максимально раннего выявления присутствия вируса папилломы человека в аногенитальной области с тестированием серотипов ВПЧ с онкогенным марекром, так как это может привести к раковым заболеваниям.
Лечение
Лечение папилломавирусной инфекции можно считать необязательным в следующем случае.
Если новообразование вызвано неонкогенным штаммом вируса, не беспокоит пациентку, не мешает вести обычную половую жизнь и представляет собой косметический дефект.
Подтвердить безопасность новообразования у женщины, рекомендовать лечение может только врач, основываясь на результатах исследований.
Читайте у нас на проекте о необходимых исследованиях и лечении варикозного расширения вен малого таза. В чем разница между аденомиозом и эндометриозом, какое заболевание наиболее опасно, узнайте.
Основные симптомы и надежное лечение бартолинита описаны в этой публикации.
Медикаментозная терапия
Для удаления новообразования применяются наружные средства, разрушающие патологически измененную ткань. Дополнительно назначается противовирусная терапия и препараты, укрепляющие иммунитет для уменьшения риска рецидива заболевания.
Избавиться от генитальных бородавок можно следующими средствами:
- Трихлоруксусная кислота с гидрокарбонатом натрия;
- «Суперчистотел»;
- «Солкодерм»;
- «Кондилин».
Препараты наружного применения и схему лечения назначает врач. Все средства агрессивны, их наносят только точечно, на бородавку, соблюдая меры предосторожности, приведенные в инструкции.
Удаление
В клинической практике применяется несколько методов удаления наростов вирусного происхождения.
- Лазерное удаление. Метод практически универсален, считается безопасным, что дает возможность использовать лазер даже при лечении во время беременности.
Основной недостаток – длительный период восстановления, достигающий полугода.
- Электрокоагуляция. Папиллома подвергается воздействию электрического тока. Удаление новообразования проводится под местной анестезией, не рекомендована во время беременности.
- Хирургическое вмешательство. Обычно проводится при множественных и очень крупных поражениях. После операции возможно образование рубцов.
- Криодеструкция. Папилломы обрабатывают жидким азотом. Заживление происходит в течение 2 недель, но есть вероятность рецидива заболевания. Применяют только для удаления наружных папиллом.
- Радиоволновой метод. Считается очень эффективным, с минимальным риском рецидива заболевания. Заживление происходит в течение двух недель.
После удаления бородавок пациентке назначают противовирусные и общеукрепляющие средства.
Данное видео о влиянии папилломавируса на заболевания шейки матки, о различных методах удаления папиллом, об их плюсах и минусах:
Народные методы
Удалить папилломы дома можно соком чистотела. Чтобы избежать повреждения здоровой ткани, сок наносят только на папиллому, предварительно обработав прилегающие к ней участки кожи жирным кремом.
К папилломам можно прикладывать листья алоэ или каланхоэ, фиксируя их пластырем.
Распространенное средство против кожных заболеваний – касторовое масло. Оно совершенно безопасно и обладает общеукрепляющим действием. Папиллому обрабатывают 2 раза в сутки до исчезновения.